Cukrzyca typu 1 jest to jeden z trzech podstawowych rodzajów tej choroby, stanowiąc 10% wszystkich przypadków tego schorzenia.Jest to choroba autoimmunologiczna i przewlekła. W przeszłości nazywana była cukrzycą młodzieńczą lub insulinozależną. W Polsce dotyka około 0,3% ludzi. W zdecydowanej większości początek choroby zaczyna się w wieku poniżej 30 roku życia.
Typ 1 niestety przynosi wiele trudności w codziennym życiu. Nie należy się jednak zrażać, gdyż istnieje wiele metod leczenia i kontroli choroby tak, by zapewnić długie i pełnowartościowe życie.
Aby regularnie otrzymywać gruntowne porady i zalecenia jak kontrolować cukrzycę typu 1, zapisz się na newsletter Cukrzyca Polska.
Co to jest cukrzyca typu 1?
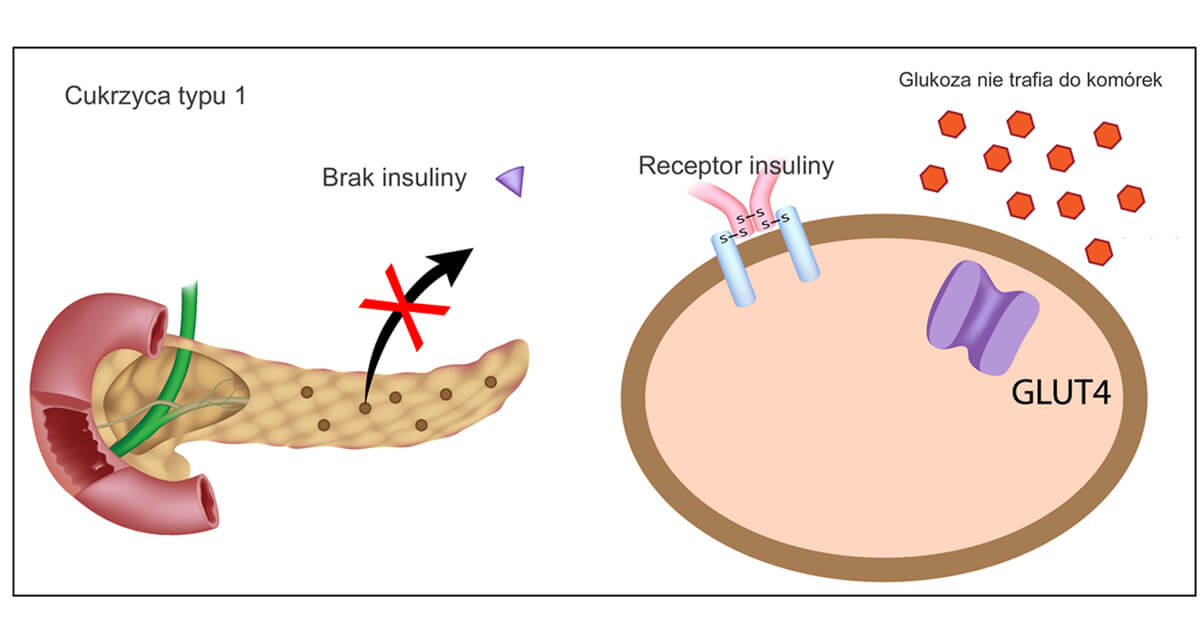
Cukrzyca typu 1 to choroba przewlekła, w którym nasz układ odpornościowy atakuje zdrowe komórki trzustki. Dlatego to schorzenie należy do grupy tzw. chorób autoimmunologicznych. W wyniku tej autoagresji, trzustka nie jest już w stanie produkować własnej insuliny – hormonu niezbędnego do prawidłowego metabolizmu cukrów. Bezpośrednim następstwem tych zmian jest wysoki poziom glukozy we krwi, czyli hiperglikemia.Duże stężenie cukru działa jak groźna trucizna, która prowadzi do wielu niebezpiecznych powikłań cukrzycowych.
Nie do końca wiadomo dlaczego tak się dzieje, że organizm niszczy zdrowe komórki. Istnieje całe mnóstwo chorób autoimmunologicznych, między innymi dość powszechna choroba Hashimoto, czy łuszczyca. Niestety obserwowany jest trend wzrostowy co do rozpoznawalności tej grupy zaburzeń. Może to być spowodowane zarówno polepszeniem diagnostyki jak i większym rozregulowaniem układu immunologicznego związanym z następstwami „cywilizacyjnymi”.
Typ 1 powinien być kojarzony głównie z ludźmi młodymi. Początek choroby umiejscawia się zazwyczaj poniżej 30 roku życia. Występują dwa szczyty zapadalności: 10-12 r.ż oraz 16 – 19 r.ż. Jednak należy pamiętać, że nie jest to reguła. Istnieje bowiem tzw. postać LADA (pełna angielska nazwa „latent autoimmune diabetes in adults”), której objawy w pełni ujawniają się zazwyczaj w 4-5 dekadzie życia, choć czasem nawet w wieku ok. 70 lat. Jest to związane z powolnym procesem niszczenia komórek trzustkowych oraz istnieniem mechanizmów ochronnych organizmu. Tłumaczy to fakt dlaczego dawne określenie „młodzieńczy” nie jest właściwe.
W przypadku zaniedbania diagnostyki i leczenia tej choroby, może prowadzić ona do poważnych konsekwencji, w tym śmierci. Dzisiejsza medycyna oferuje nam wiele możliwości w walce z tym typem zaburzenia gospodarki węglowodanowej, pozwalając na normalne życie.
- Przeczytaj więcej co to jest cukrzyca typu 1
Objawy
Cukrzyca typu 1 rozwija się szybko i wiele objawów występuje naraz, w ostrej formie. Jeśli zauważysz poniższe objawy u siebie lub u swojego dziecka, zgłoś się niezwłocznie do lekarza! Należy zwrócić szczególną uwagę na:
- Nadmierne i nagłe pragnienie,
- Nagły spadek wagi i masy mięśniowej,
- Bardzo duża objętość i częstotliwość oddawanego moczu,
- Ciągłe zmęczenie, brak energii, senność
- Obniżony apetyt
- Zimne palce nawet przy ciepłej temperaturze powietrza.
Żadne z tych objawów nie dają oczywiście pełnego potwierdzenia tej choroby. Podane symptomy mogą mieć wiele przyczyn. Jednak na pewno powinny zaświecić nam „czerwoną lampkę” w głowie i skłonić do wizyty w przychodni.
Gdy dodatkowo pojawi się nasilenie objawów oraz symptomy wymienione poniżej,może być to oznaka kwasicy ketonowej. W takiej sytuacji należy natychmiast skontaktować się z pogotowiem, gdyż kwasica jest stanem zagrażającym życiu:
- Zapach acetonu w wydychanym powietrzu
- zaburzenia świadomości, utrata przytomności
- Całkowita utrata apetytu
- intensywne nudności, ból brzucha lub wymioty
- Podwyższona temperatura
Więcej o objawach cukrzycy typu 1
Przyczyny
Bezpośrednią przyczyną jest błąd naszego układu odpornościowego, który niszczy zdrowe komórki trzustki odpowiedzialne za wytwarzanie insuliny, tzw. komórki Beta. W tym procesie biorą udział autoprzeciwciała, czyli cząsteczki łączące się z komórkami własnego organizmu powodując ich destrukcje. Taki proces może istnieć wiele lat w naszym organizmie zanim da jakiekolwiek objawy. Dopiero jak zniszczonych zostanie ok. 80% wszystkich komórek beta, wtedy zazwyczaj rozpoznaje się chorobę. Nasza trzustka produkuje już tylko śladowe ilości hormonu albo nie produkuje go wcale.
Według naukowców rozwój tego zaburzenia następuje u osób, które mają genetyczne predyspozycje, i którzy zostali poddani działaniu pewnych czynników środowiskowych.
Nadal jednak nie wiadomo, które to czynniki są odpowiedzialne za wywołanie choroby, ani jak im zapobiegać. Coraz więcej badań wskazuje na przebyte infekcje wirusowe. Zimny klimat, zanieczyszczenia powietrza czy rodzaj pożywienia również wydają się odgrywać rolę w tym procesie.
Cukrzyca typu 1 nie należy do chorób stricte dziedzicznych, jednak dziedziczone są predyspozycje do wystąpienia autoagresji w naszym organizmie. Tak więc jeśli u kogoś w naszej rodzinie występowało jakiekolwiek schorzenie z tej grupy, to istnieje pewne ryzyko wystąpienia u nas, czy to ‘jedynki’, czy innej choroby autoimmunologicznej. W przypadku wystąpienia omawianej dysfunkcji u naszego rodzeństwa, prawdopodobieństwo że my zachorujemy wynosi 6%.
Więcej na temat przyczyn cukrzycy typu 1.
Diagnostyka
Rozpoznanie jest proste i odbywa się na podstawie badania krwi. Jeśli zauważysz u siebie objawy i udasz się do lekarza, lekarz zleci przygodne badanie krwi. Przygodne badanie krwi oznacza, że nie musisz być na czczo. Jest to ważne, gdyż trzeba działać szybko.
Istnieją 3 sposoby rozpoznania każdego typu cukrzycy:
- glikemia powyżej 200 mg/dL w badaniu przygodnym oraz typowe objawy jak wielomocz, osłabienie, lub
- 2- krotna glikemia na czczo powyżej 126 mg/dL, w dwóch różnych dniach, albo
- stężenie glukozy ponad 200 mg/dL po dwóch godzinach w teście OGTT (doustny test tolerancji glukozy)
Więcej o badaniach diagnostycznych na cukrzyce typu 1.
Możesz również zakupić glukometr w aptece i sprawdzić poziom cukru. Pamiętaj jednak, że domowe glukometry zawierają margines błędu, nie mogą być używane do rozpoznania choroby. Są za to niezbędne do kontrolowania swojego schorzenia. Bardzo ważnym badaniem mówiącym nam o poziomie kontroli jest badanie stężenia hemoglobiny glikowanej (HbA1c). Powinniśmy dążyć do wartości poniżej 7%.
Ciąża
Ciąża to niezwykły okres w życiu kobiety. Każdego dnia przynosi jednak całe mnóstwo wyrzeczeń i trudności. Nie ulega wątpliwości, że okres ten powinien być objęty szczególną opieką zdrowotną w celu zapewnienia zdrowia kobiety i dziecka. Ta sama zasada dotyczy kobiet chorych na cukrzycę typu 1, które zachodzą w ciążę. Bardzo ważne, aby kontrola glikemii w ciąży była wzmożona, stężenia glukozy mieściły się w niemal idealnych wartościach. O ile dorosły organizm wybacza małe błędy to drobne ciało nienarodzonego dziecka już nie. Szczególne ważne są pierwsze tygodnie ciąży! Płód jest wtedy szczególnie wrażliwy na najmniejsze wahania glukozy.
Ciąża w wyjątkowy sposób powiązana jest z tą chorobą, gdyż wzajemnie wpływają one na siebie. Okres brzemienny charakteryzuje się nasilonym wydzielaniem różnych hormonów, które działają przeciwnie do insuliny, między innymi estrogeny, progesteron czy prolaktyna. Nasila się więc insulinooporność i pogarsza się przebieg schorzenia. Niezbędne jest podwyższenie dawek leku. Z drugiej strony, ‘słodka przyjaciłka’ wpływa negatywnie na przebieg samej ciąży. Glukoza przenika przez łożysko. Zatem każdy wzrost jej poziomu u matki odbija się tym samym u dziecka. Takie stany powodują to, że organizm płodu stara się produkować coraz więcej insuliny.
Co się dzieje wtedy z płodem? Zwiększona ilość insuliny dziecka produkowana w odpowiedzi na hiperglikemie wpływa na nieprawidłowe zwiększenie wzrostu płodu, podczas gdy jego organy pozostają niedojrzałe. Niekontrolowana cukrzyca matki może doprowadzić do poważnych powikłań takich jak: wielowodzie, stany przedrzucawkowe, wystąpienie wad wrodzonych dziecka, zazwyczaj układu nerwowego i serca, a czasem nawet poronienie. Wzrasta także ryzyko porodu poprzez cięcie cesrskie.
Ze wszystkich powyższych przyczyn terapia powinna być niezwykle restrykcyjna. Gdy kobieta już planuje ciąże powinna zadbać o unormowanie glikemii, pozbyć się wszelkich infekcji oraz zaczerpnąć wiedzy od swojego lekarza. W trakcie ciąży konieczne jest zazwyczaj zwiększenie intensywności insulinoterapii, czasami zwiększa się dawki nawet dwukrotnie. Należy też dążyć do utrzymywania poziomu hemoglobiny glikowanej poniżej 6%, czyli tak jak u osób zdrowych! Jest to bardzo istotny parametr. Poziomy cukrów na czczo powinny utrzymywać się w okolicach 60 -90 mg/dL.
Podczas samego porodu kobiecie podawana jest insulina dożylnie. Po porodzie zazwyczaj następuje spadek zapotrzebowania na ten hormon i dawki znowu są odpowiednio korygowane przez lekarza.
Należy podkreślić, iż nie należy się bać zachodzenia w ciąże, gdyż samokontrola i przestrzeganie zaleceń diabetologa uchroni ciąże i dziecko przed wszystkimi powikłaniami cukrzycy.
Leczenie
Leczenie polega na utrzymaniu właściwego poziomu cukru we krwi. Oznacza to, że wszystko co zjesz i wypijesz musi zostać zbilansowane odpowiednią dawką podanej insuliny.
To z kolei oznacza codzienne zastrzyki insulinowe, które będziesz przyjmował do końca swojego życia. Z tego powodu cukrzycę typu 1 nazywano mianem „insulinozależnej”, a typu 2 mianem „insulinoniezależnej”. Takie określenia różnicujące oba typy są jednak nieaodpowiednie. Wiemy przecież, że typ 2 w wyższym stadium rozwoju również leczy się insuliną, więc poniekąd też jest „insulinozależny”. Zazwyczaj pacjent poddany jest czterem wstrzyknięciom dziennie, lub więcej.
Przed posiłkami stosuje się insulinę krótko- lub szybkodziałającą. Ta pierwsza działa średnio 7 godzin, a druga około 4godziny. Żeby odtworzyć działanie naturalnej trzustki, która nawet między posiłkami wytwarza hormon, podaje się insulinę o pośrednim czasie działania lub insulinę długodziałającą. Stosowane są jako tzw. „insuliny bazowe”. Podaje się je zazwyczaj wieczorem.
Do elementów codziennej terapii należą również badania poziomu krwi glukometrem.
Nie ustają prace nad nowymi technologiami i urządzeniami, które ułatwiają kontrolę choroby.
- Pompy insulinowe
- CGM – Urządzenia do ciągłego monitorowania glikemii – stale monitorują poziom cukru (nie jest to poziom cukru we krwi, gdyż sensory CGM nie mają dostępu do żył i arterii)
Przeczytaj więcej: hipoglikemia – co to jest?
Pompa insulinowa to niewielkie urządzenie, którego zadaniem jest podawanie insuliny co pewien czas. Jest nieustannie połączona z pacjentem przez mały dren i założone wkłucie podskórne. Zdrowa trzustka przez cały czas wydziela niewielką ilość insuliny, zmieniającą się w ciągu doby. Pompa ta jest niejako naśladowcą tego narządu, bo również nieustannie wstrzykuje tą substancje w małych porcjach. Jest to tzw. „wlew podstawowy”. Poza tym, analogicznie do działania trzustki, ma ona funkcje podawania zwiększonej dawki insuliny przy posiłkach, tzw. bolus insulinowy. Podaje się go ręcznie, naciskają specjalny przycisk przed posiłkiem. Istnieją dwa rodzaje wstrzyknięć okołoposiłkowych: bolus prosty i bolus złożony. Pierwszy podaje się, gdy posiłek złożony jest głównie z węglowodanów, a drugi w sytuacji spożycia pokarmów składających się też z białek i tłuszczów.
Przeczytaj więcej: pompy insulinowe
Jest to urządzenie bardzo pomocne, ale niestety nie jest inteligentną maszyną i samo nie dobiera dawek wedle zapotrzebowania organizmu. Wszystko ustawiane jest przez lekarza lub pacjenta, czyli dawki i odstęp wstrzyknięć wlewu podstawowego. Należy oprócz tego kontrolować glikemie i dbać o dietę. Pompa zalecana jest przede wszystkim:
- ludziom aktywnym, uprawiającym sport,
- prowadzącym nieregularny tryb życia,
- u kobiet z cukrzycą w ciąży,
- przy obecności późnych powikłań choroby,
- przy wysokich poziomach cukru nad ranem (efekt brzasku).
Niestety pompa jest dość drogim wynalazkiem. Kosztuje w granicach 3500zł- 18000zł. U chorych na cukrzyce typu 1, w wieku do 18 roku życia, jest darmowa. Refundacja obejmuje zaś chorych na typ 1 do 26 roku życia, oraz kobiety w ciąży.
Właściwa dieta oraz aktywność fizyczna są również bardzo ważnym, a nawet niezbędnym, elementem udanej terapii.
- Przeczytaj więcej: leczenie cukrzycy typu 1
- Kontrola cukrzycy typu 1
Przeszczep trzustki
Pewną szansę na wyleczenia i uniknięcie powikłań cukrzycowych daje transplantacja trzustki. Jest to trudny technicznie zabieg i daje prawdopodobieństwo odrzucenia narządu lub powikłań pooperacyjnych, jak np. zapalenie trzustki czy krwawienia. Istnieją trzy warianty przeszczepiania tego narządu:
- jednoczesny przeszczep trzustki wraz z nerką od tego samego dawcy. Taki wariant jest zdecydowanie najczęściej stosowany w Polsce i na świecie (stanowiąc 75%),
- przeszczep trzustki po uprzednim przeszczepie nerki od innego dawcy. Istnieje tu większe ryzyko odrzucenia. Czasem stosuje się taką operację, gdyż funkcja nerek jest tak osłabiona, że wymaga nagłego przeszczepu. Potem oczekuje się z nadzieją na dawcę trzustki,
- przeszczep samej trzustki. Jest to najrzadziej wykonywany wariant. Stosowany wtedy, gdy nerki są sprawne.
Żeby być kwalifikowanym do transplantacji trzustki należy spełniać określone kryteria. Procedura ta nie jest wskazana min. u pacjentów:
- chorych na raka,
- z infekcjami, żółtaczką, chorobami płuc,
- z chorobą serca,
- uzależnionych od alkoholu, nikotyny, narkotyków.
Taka metoda, w przypadku przyjęcia narządu, sprawia, że organizm znowu może wytwarzać insulinę i nie potrzeba już podawania jej w sposób sztuczny. Przywrócenie funkcji komórek Beta przyczynia się do zmniejszenia ryzyka chorób sercowo-naczyniowych, chorób nerek, neuropatii czy zaburzeń widzenia.
Niestety przez całe życie konieczne jest przyjmowanie leków, tzw. autoimmunosupresyjnych, które powodują, że nasz organizm nie zniszczy przeszczepionych narządów. To postępowanie stosuje się w przypadku każdej transplantacji.
Nadal nie jest często wykonywany sposób leczenia. W Polsce wykonuje się około 30 transplantacji trzustki z nerką w ciągu roku.
Powikłania
Każdy rodzaj cukrzycy niesie ze sobą ryzyko poważnych powikłań, zarówno tych ostrych, jak i pojawiających się z czasem. Powtarzające stany hiperglikemii szczególnie nie są lubiane przez nasze naczynia, te małe i duże. Z czasem rozwijają się więc odpowiednio mikro- i makroangiopatie. „Popsute” naczynia nie doprowadzają już wystarczającej ilości krwi do narządów i te zaczynają również cierpieć. Odbija się to między innymi na układzie wydalniczym, neurologicznym, naszych oczach i kończynach. Im więcej wahań poziomów cukru, nawet niewiele przekraczające normy, tym bardziej cierpi nasz organizm. Nawet jeśli teraz nic się złego nie dzieje to na pewno ciało upomni się o nasze błędy w samokontroli za kilka lat. Gdy zaś wystąpi bardzo wysokie obniżenie lub podwyższenie glikemii narażamy się na wystąpienie nagłych objawów i niebezpiecznej śpiączki.
Do najpoważniejszych ostrych powikłań należą:
- śpiączka hipoglikemiczna,
- śpiączki: ketonowa, hiperosmolarna lub mleczanowa- wszystkie są spowodowane wysoką hiperglikemią
Śpiączka hipoglikemiczna spowodowana nie jest samą chorobą ale terapią. Dochodzi do niej gdy podana zostanie zbyt duża dawka insuliny w stosunku do przyjętego pokarmu lub wykonanego wysiłku fizycznego.
Kwasica ketonowa jest najczęstszym ostrym powikłaniem w tym typie cukrzycy spośród wywołanych hiperglikemią. Nie raz jest to pierwszy stan, który skieruje nas do lekarza. Spowodowany on jest brakiem insuliny w organizmie. Występuje gdy przerywamy insulinoterapię. Istnieją też inne czynniki, które mogą je wywołać. Wymienić należy tutaj infekcje, zawał serca, udar mózgu, nadużycie alkoholu, ciąża lub zapalenie trzustki. We wszystkich tych wypadkach konieczna jest szczególna kontrola poziomu cukru we krwi. Gdy stężenie glukozy przekroczy 400mg/dL może to doprowadzić do śpiączki ketonowej.
- Przeczytaj więcej: kwasica ketonowa
Przewlekłymi powikłaniami cukrzycowymi są z kolei:
- neuropatia- zaburzenia funkcji nerwów. Jest najczęstszym przewlekłym powikłaniem. Objawy są różnorodne, min. zaburzenia czucia, pieczenie, ból a także zaburzenia pracy serca czy innych narządów.
- Nefropatia – uszkodzenie nerek,
- zaburzenia widzenia – retinopatia i zaćma,
- zwiększone ryzyko miażdżycy i chorób sercowo – naczyniowych,
- zespół stopy cukrzycowej,
- powikłania w układzie kostnym i stawowym.
Ponadto nowsze badania mówią o powikłaniach ginekologicznych. Zaobserwowano bowiem zależność z występowaniem przedwczesnej menopauzy, która średnio występuje o 6 lat wcześniej niż w populacji ogólnej
- Przeczytaj o powikłaniach cukrzycy
Powyższa lista może przestraszyć najodważniejszych z nas, ale dobra wiadomość jest taka, że za pomocą samokontroli i wiedzy można zabiegać powikłaniom i ich skutkom. Aby regularnie otrzymywać porady, jak przeciwdziałać powikłaniom, zapisz się na newsletter Cukrzyca Polska.
Wysiłek fizyczny
Powiedzenie „sport to zdrowie” sprawdza się również i tu. Należy pamiętać jednak o kilku zasadach, gdyż w niektórych wypadkach aktywność fizyczna może okazać się bardzo niebezpieczna. Wysiłkiem jaki jest zalecany w cukrzycy typu 1 to wysiłek aerobowy, czyli związany z długotrwałym i umiarkowanym natężeniem – jazda na rowerze, bieganie, marsz, pływanie itp. Regularny wysiłek fizyczny redukuję masę ciała, zmniejsza insulinooporność oraz poprawia ogólne zdrowie psychiczne i fizyczne.
- Przeczytaj więcej: insulinooporność
Nie jest wskazany intensywny wysiłek siłowy. Początkowo powoduje on wzrost poziomu cukru a po pewnym czasie jego spadek. Możliwe jest jednak uprawianie sportu wyczynowo. Wśród cenionych sportowców można znaleźć niejednego chorego na cukrzycę typu 1. Wymaga to natomiast ścisłej samokontroli, oraz odpowiedniej współpracy z lekarzem.
Podstawą bezpiecznego uprawiania sportu i rekreacji jest częsta kontrola glikemii. Należy wykonywać ją przed wysiłkiem oraz w trakcie i po wysiłku. Aktywność fizyczną powinno podejmować się jedynie w przypadku unormowania stężenia glukozy. Często przed treningiem powinno się zredukować dawkę insuliny oraz spożyć węglowodany złożone by uniknąć hipoglikemii. O dokładne rady należy pytać swojego lekarza.
Bezwzględnym przeciwwskazaniem do podejmowania wysiłku jest stan gdy glikemia wynosi >300mg/dL. Intensywnego sportu należy unikać w przypadku zaistnienia przewlekłych powikłań cukrzycowych.
- Przeczytaj więcej: wysiłek fizyczny i cukrzyca – zalety wysiłku fizycznego
Dieta
Właściwe odżywianie jest nieodzownym elementem właściwej kontroli cukrzycy typu 1. Należy ściśle kontrolować skład i ilość spożywanych produktów. Dieta oparta jest na odpowiednim dostosowaniu spożywanych węglowodanów do zażywanej insuliny. Stworzono w tym celu specjalną jednostkę, tzw. wymiennik węglowodanowy (WW). 1WW odpowiada 10g przyswajalnych węglowodanów. W celu trzymania odpowiedniej diety konieczne są informacje uzyskane od dietetyka i lekarza diabetologa. Nieustanne liczenie węglowodanów i kalorii tego co jemy może wydawać się bardzo żmudną pracą. Z czasem jednak uzyskuję się wprawę. Istnieje wiele metod pomocnych w tym zadaniu – specjalne tabele, kalkulatory, aplikacje na smartfona i wagi do liczenia wymienników węglowodanowych.
Dla przykładu, 1 WW odpowiada:
- 1 kromce chleba razowego
- 1 średniemu ziemniakowi
- 1 szklance mleka
- 1 małemu smakowemu jogurtowi
- Więcej na temat diety cukrzycowej
Zapobieganie
Na obecny stan wiedzy nie znamy metod zapobiegania temu schorzeniu. Natomiast trwają nieustanne badania nad znalezieniem czynników przyczynowych, oraz opracowania metod umożliwiających uchronienie się przed nią lub całkowicie leczących dysfunkcję.



